Indice
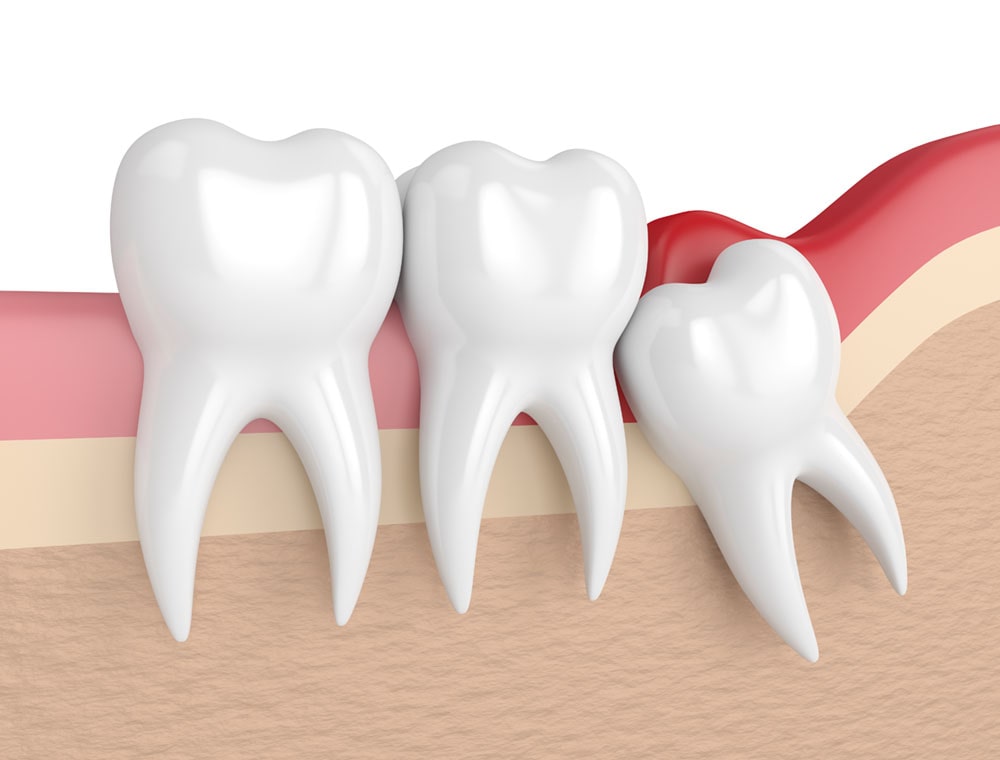
La pericoronite è un’infiammazione del tessuto gengivale che circonda i denti, di solito interessa il dente del giudizio (tecnicamente definito “terzo molare”)in fase di eruzione.
Il termine “pericoronite” deriva da “peri“, prefisso di origine greca che significa “intorno“, intendendo la “periferia” del dente, “coronite” dalla “corona” del dente, cioè la parte di dente coperta dallo smalto e che emerge dalla gengiva e il suffisso “-ite” , “infiammazione“.
La condizione si verifica più spesso quando il dente è parzialmente incluso e quindi non completamente visibile; comunque, nella maggior parte dei casi di pericoronite, un lembo di gengiva (opercolo) copre parzialmente il dente che sta ancora spuntando e provoca un ristagno di residui di cibo e batteri, e/o subisce un trauma meccanico durante la masticazione, infiammandosi di conseguenza.
In questo articolo assieme al Dott. Paolo Francesco Orlando, esperto dentista presso le cliniche Dental Factor, approfondiamo l’argomento fornendo una panoramica completa su come affrontare la pericoronite.
Cos’è la pericoronite
La pericoronite è un’infiammazione che si verifica attorno a un dente che sta spuntando, solitamente un dente del giudizio. Questa condizione può presentarsi in due forme: acuta e cronica.
La forma acuta si manifesta all’improvviso, dura poco tempo e colpisce prevalentemente i denti nella parte inferiore della bocca. Al contrario, la forma cronica si estende fino all’orecchio e al collo e si presenta con sintomi che vanno e vengono nel tempo.
Come si manifesta la pericoronite
Il manifestarsi della pericoronite è più comune nell’arcata dentale inferiore che in quella superiore, i sintomi variano e possono essere più o meno accentuati, a seconda che si tratti di pericoronite acuta o cronica.
La fase acuta può essere congestiva e destinata a risolversi con l’eruzione del dente oppure suppurativa ed espansa ad altre zone del cavo orale.
I sintomi principali della pericoronite acuta sono: dolore in corrispondenza dei denti posteriori, che si fa più intenso durante la deglutizione, e gengive gonfie e arrossate; a questi si possono accompagnare formazione di pus, ingrossamento dei linfonodi e dolore ai muscoli della mandibola con impossibilità di aprire completamente la bocca (trisma mandibolare).
In caso di pericoronite si può andare incontro anche a problemi di otalgia (dolore all’orecchio) e mal di testa (solitamente emicrania ma anche cefalea), inoltre l’infiammazione può essere visibile dall’esterno a causa del gonfiore della gengiva all’altezza della mandibola.
Un sintomo particolarmente preoccupante è l’innalzamento della temperatura corporea: la febbre potrebbe indicare che l’infiammazione si accompagna ad un’infezione, con il rischio che questa si diffonda ai tessuti circostanti.
La pericoronite cronica può non provocare sintomi così intensi, ma si può manifestare con alitosi, sensazione di sapore amaro o metallico in bocca e dolore in corrispondenza dei denti interessati, intermittente e più o meno forte.
Cause
La pericoronite si verifica quando i batteri si accumulano tra il dente e i tessuti circostanti, causando un’infiammazione. Questo accade spesso quando un dente, in particolare un dente del giudizio, non riesce a spuntare completamente dalla gengiva.
Normalmente un dente è avvolto da un sacco protettivo , il sacco pericoronarico, prima di emergere dalla gengiva. Quando il dente inizia a spuntare, questo sacco si rompe, esponendo la corona del dente. Se il dente non emerge completamente, una parte della corona rimane scoperta e vulnerabile, circondata dai resti del sacco protettivo. Questa zona, difficile da pulire, diventa un terreno fertile per l’accumulo di residui di cibo e la crescita batterica, che a loro volta causano infiammazione.
La pericoronite può essere innescata da vari fattori, inclusi traumi, accumuli di cibo, infezioni batteriche, la posizione del dente e alcune caratteristiche anatomiche. Per prevenire e trattare la pericoronite è importante mantenere una buona igiene orale e consultare un dentista se si sospetta di avere questa condizione.
Perché si manifesta la pericoronite
Denti del giudizio non spuntati completamente.
È il tipico caso del terzo molare in cui la “corona”, la parte del dente protetta dallo smalto e che normalmente dovrebbe trovarsi al di fuori della gengiva, non è ancora del tutto visibile nella cavità orale.
(La fascia di età fra i 17 e i 25 anni è in genere la più colpita dalla pericoronite, in quanto è proprio in questa fase che i denti del giudizio iniziano a spuntare).
Talvolta il dente del giudizio non può uscire dalla gengiva in modo corretto perché l’orientamento dell’asse del dente è obliquo, oppure perché il germe dentario è posto troppo in basso nella gengiva o la spinta del dente è troppo debole per forarla; in questo caso la rimozione del dente problematico per ovviare alla pericoronite è obbligatoria.
Gravidanza
Durante la gravidanza, a causa della particolare situazione ormonale, l’organismo potrebbe reagire inadeguatamente alla proliferazione batterica, agevolando l’insorgere di infiammazioni e infezioni.
Inoltre, una ipertrofia del tessuto gengivale in gravidanza, con gengive gonfie, arrossate e sanguinanti, è piuttosto frequente; la gengiva ingrossata potrebbe andare a coprire la superficie superiore di un dente non completamente eruttato, causando la pericoronite.
Periodi di stress emotivo o fisico (stanchezza)
Un alto livello di cortisolo, “ormone dello stress“, nuocerebbe anche alla salute delle gengive, così come comportamenti pratici legati alla depressione, alla stanchezza fisica e alle insufficienti ore di sonno.
La mancanza di tempo, di voglia ed energie per prendersi cura di sé stessi, porta purtroppo a trascurare anche i propri denti.
Ipertrofia o iperplasia del tessuto gengivale
Oltre all’ipertrofia, in gravidanza o come effetto collaterale dell’assunzione di determinati farmaci, situazioni di iperplasia gengivale si incontrano in caso di tumore, o per motivi congeniti.
In ogni caso, dopo adeguato esame dello specialista, sarà indispensabile seguire una terapia idonea sia a risolvere la pericoronite che la causa dell’ipertrofia o dell’iperplasia, talvolta intervenendo chirurgicamente per asportare il tessuto gengivale eccedente.
Scarsa igiene orale
Banalmente, proprio la scarsa igiene di denti e bocca è spesso l’elemento scatenante della pericoronite o porta comunque ad un peggioramento delle condizioni. La presenza ti placca batterica e la formazione di tartaro sui denti possono incidere sulla salute di tutta la bocca.
Spazzolino, filo interdentale, scovolino, collutori, sono i primi alleati per prevenire ed evitare i problemi odontoiatrici; una corretta igiene orale è la condizione basilare per affrontare anche la pericoronite.
Trovandosi comunque ad affrontare una situazione di dolore e disagio, anche non essendo sicuri che si tratti di pericoronite o altra patologia che ha causato l’infiammazione, occorrerà ricorrere prontamente allo specialista.
Diagnosi della pericoronite
La diagnosi della pericoronite parte dall’osservazione dell’ascesso gengivale da parte del medico dentista; per capire l’entità effettiva del problema si ricorre anche ad esami radiografici, la classica “panoramica”, per intenderci, che escluda problemi diversi con sintomi simili a quelli della pericoronite, come parodontite e pulpite.
Come curare la pericoronite
In caso di pericoronite e in base agli accertamenti effettuati, il dentista deciderà se tamponare la situazione in attesa che dente spunti completamente o rimuovere il dente.
Nel primo caso saranno somministrati antinfiammatori e antidolorifici, coadiuvati da una terapia antibiotica se necessario; in alcuni casi sarà necessario rimuovere il lembo di gengiva che copre il dente, o comunque pulire a fondo il tessuto gengivale eliminando eventuali residui di cibo e placca.
Questo tipo di interventi potrebbero non risolvere del tutto il problema e la pericoronite potrebbe ripresentarsi a distanza di tempo, potrebbe essere necessario provvedere nuovamente ad asportare lembi di gengiva o comunque pulirli.
La rimozione del dente, ovviamente, risolve il problema una volta per tutte, ma potrebbe essere auspicabile salvare il dente e quindi scegliere di ricorrere più volte alle altre terapie.
Una delle eventualità, in caso la causa scatenante della pericoronite sia un trauma durante la masticazione, è quella in cui il dentista opta per l’estrazione in primo luogo del dente che è già fuoriuscito, anche se non presenta problemi, ma che va a colpire la gengiva infiammata sopra al suo opposto.
In un secondo momento, superata la fase critica e acuta dell’infiammazione, si potrà procedere alla rimozione del dente problematico.
Curare la pericoronite a casa
Oltre all’indispensabile intervento del dentista, si può alleviare il dolore causato dalla pericoronite con rimedi casalinghi, in attesa ad esempio della visita specialistica o come coadiuvanti della terapia medica.
Oltre agli antinfiammatori e agli antidolorifici da banco, ai gel da applicare in loco e ai collutori con antisettico, si può sciacquare la bocca con acqua tiepida leggermente salata.
Sempre utile mantenere una buona igiene orale, con l’utilizzo di uno spazzolino a setole morbide, meglio ancora se monociuffo, ed evitare di assumere bevande e cibi troppo caldi o piccanti e di fumare.
Anche un impacco freddo da applicare esternamente può dare sollievo.
Cosa succede se trascuro il problema
Se non si interviene, la pericoronite può peggiorare e l’infezione diffondersi dai molari ad altre zone della bocca e alla faringe.
Nel tempo, una pericoronite cronica non curata potrebbe dar luogo alla formazione di una cisti, oltre ad incorrere in necrosi e ascessi.
Anche se raramente, la pericoronite potrebbe evolvere in una complicazione molto pericolosa,se l’infezione si estendesse alla testa e al collo o se si diffondesse attraverso il flusso sanguigno (sepsi o setticemia).
Occorre entrare in allarme se si osserva un innalzamento della temperatura corporea.
Si raccomanda particolare attenzione alla comparsa di pericoronite o altre infiammazioni gengivali durante il periodo della gravidanza: ricerche effettuate negli Stati Uniti hanno messo in evidenza la correlazione tra infiammazioni ed infezioni del cavo orale con l’aumento della probabilità di un parto prematuro.
Presso i nostri gli studi Dental Factor di Firenze siamo specializzati nel trattamento della pericoronite.
Per avere maggiori informazioni o fissare un appuntamento puoi contattarci al 055 26 98 788 o inviarci una mail a info@dentalfactor.it. Siamo operativi dal lunedì al venerdi dalle ore 9:00 alle ore 19:30
Dott. Paolo Francesco Orlando
Chirurgo implantologo e odontoiatra che vanta una grande esperienza anche nell’innesto di impianti con poco osso. Iscritto all'ordine dei medici di Firenze con iscrizione albo di n. 967 si occupa di implantologia dentale e ortodonzia.