Indice
La malattia parodontale, comunemente nota come parodontite o piorrea, è una patologia batterica che può avere conseguenze significative sulla salute dentale e generale.
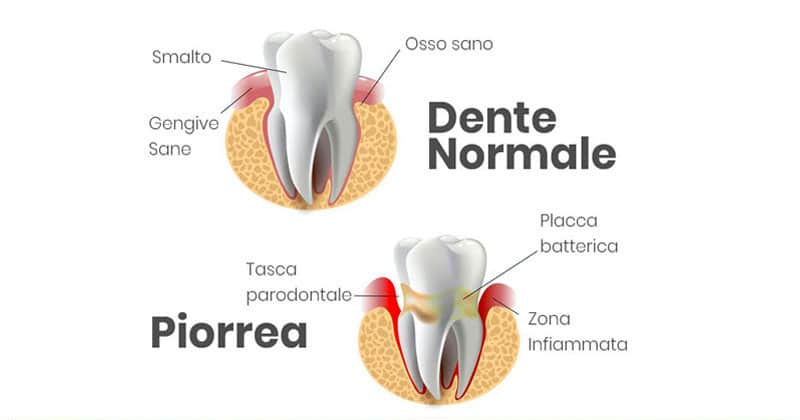
La piorrea è caratterizzata dalla risposta infiammatoria del corpo ai batteri accumulati nel solco gengivale. Questa infiammazione progressiva porta al riassorbimento dell’osso alveolare, che è l’osso che sostiene e mantiene i denti in funzione. Il risultato è il ritiro delle gengive, gravi problemi estetici, perdita dei denti e conseguente difficoltà nella masticazione e nella fonazione.
La presenza dei batteri all’interno delle tasche parodontali, spazi formatisi a causa del distacco della gengiva e del riassorbimento dell’osso, favorisce ulteriormente l’accumulo e la crescita dei batteri stessi, peggiorando così la condizione dei tessuti circostanti.
La piorrea colpisce circa un terzo della popolazione italiana e si manifesta in genere nei giovani adulti, con un’età superiore ai 30 anni.
In Dental Factor, siamo fermamente convinti dell’importanza di avere denti sani e forti. Il sorriso è il nostro miglior biglietto da visita, poiché ci aiuta a relazionarci con gli altri e a esprimere fiducia ed autostima. La presenza della piorrea può minare questa fiducia, generando non solo disagio estetico, ma anche problemi psicologici che portano la persona a chiudersi in se stessa e a sperimentare difficoltà nelle relazioni affettive e sociali.”
In questo articolo, il dottor Paolo Francesco Orlando, uno dei migliori parodontologi di Firenze, ci fornirà una panoramica dettagliata sulla piorrea: cosa è, quali sono le sue cause e i sintomi associati.
Siamo qui per fornire informazioni utili che ti aiuteranno a comprendere meglio questa malattia e ad affrontarla in modo adeguato
Quali sono le cause della piorrea
La malattia parodontale è una condizione complessa influenzata da diversi fattori che riguardano l’equilibrio della flora batterica del cavo orale. Vediamo quali sono:
- Batteri parodontopatogeni: Questi batteri sono considerati gli agenti principali che causano la malattia parodontale. Si accumulano nella placca batterica presente sulla superficie dei denti e nelle tasche gengivali, provocando l’infiammazione e il danneggiamento dei tessuti di sostegno dei denti.
- Fattori genetici: Alcune persone possono essere geneticamente predisposte a una ridotta capacità di difesa contro l’infezione batterica e l’infiammazione gengivale. Questo può rendere più suscettibili allo sviluppo della malattia parodontale.
- Fattori generali: Alcuni fattori di salute generale possono influire sulla salute delle gengive. Tra questi, il diabete e il fumo sono i più comuni. Il diabete può compromettere il sistema immunitario e aumentare il rischio di sviluppare la malattia parodontale. Il fumo di sigaretta, invece, può indebolire la risposta immunitaria del corpo e ostacolare la guarigione delle gengive.
È importante sottolineare che la malattia parodontale è una condizione curabile e prevenibile.
Adottare una corretta igiene orale, compreso lo spazzolamento regolare dei denti, l’uso del filo interdentale e le visite periodiche dal dentista, è fondamentale per mantenere la salute delle gengive.
Inoltre, evitare il fumo e gestire adeguatamente il diabete può contribuire a ridurre il rischio di sviluppare la malattia parodontale o il suo peggioramento. Consultare un dentista per una valutazione e un trattamento personalizzati è consigliato per gestire al meglio la malattia parodontale.
Fumo e piorrea
È scientificamente provato che il fumo di sigaretta è strettamente legato alla comparsa e alla progressione della malattia parodontale, la piorrea.
Chi fuma ha un’altissima probabilità di incorrere nella piorrea, compromettendo seriamente la salute delle gengive e dei tessuti circostanti. Inoltre, il fumo riduce in modo significativo l’efficacia dei trattamenti terapeutici.
Questo avviene perché la nicotina limita la circolazione sanguigna nella bocca e ha un impatto negativo sulla risposta immunitaria del corpo. Le cellule responsabili della difesa dell’organismo, come i polimorfonucleati, hanno una minore capacità di raggiungere l’area infiammata e di contrastare l’azione dei batteri dannosi. La ridotta capacità di chemiotassi, produzione di enzimi e fagocitosi influisce negativamente sul processo di guarigione e di controllo dell’infezione.
Inoltre, la gravità della malattia parodontale è correlata alla durata e alla quantità di fumo a cui sono stati esposti i tessuti gengivali nel corso del tempo. Più a lungo e più intensamente si è fumato, maggiore sarà l’entità della distruzione dei tessuti.
Per garantire la migliore salute delle gengive e favorire il successo dei trattamenti, è fondamentale smettere di fumare.
Piorrea e diabete
La piorrea e il diabete sono strettamente interconnessi, creando una relazione a doppio senso: le persone affette da diabete hanno un rischio 3 volte maggiore di sviluppare la piorrea, mentre chi già soffre di piorrea ha maggiori probabilità di avere o vedere peggiorare il diabete.
La presenza di alti livelli di zucchero nel sangue nel caso di diabete altera la reazione infiammatoria tipica della piorrea, causando un aggravamento delle condizioni gengivali. D’altra parte, la piorrea può influenzare il diabete attraverso l’introduzione nel flusso sanguigno di grandi quantità di prodotti infiammatori e batteri, che possono raggiungere diversi organi, incluso il pancreas. Ciò può provocare reazioni infiammatorie che peggiorano le funzioni pancreatiche.
È quindi fondamentale prestare attenzione sia alla salute parodontale che al controllo del diabete.
I sintomi della piorrea
Non è semplice capire se si è affetti dalla piorrea, in quanto inizialmente la malattia è asintomatica e si muove silenziosa tra i tessuti del parodiato,
Tuttavia, quando inizia a manifestarsi, è possibile osservare i seguenti sintomi:
- Gengivite: le gengive si infiammano superficialmente, diventano gonfie, arrossate e sanguinano facilmente, ad esempio durante lo spazzolamento dei denti o la masticazione. L’infiammazione delle gengive è indicativa di un processo flogistico in atto. Talvolta, potresti notare macchie di sangue sul cuscino al mattino.
- Sanguinamento gengivale: è possibile osservare sanguinamento delle gengive durante l’igiene orale o anche in modo spontaneo, come ad esempio la presenza di macchie di sangue sul cuscino al mattino. Allo stadio di gravità più avanzato il sanguinamento si verifica anche senza microtraumi e in modo del tutto spontaneo.
- Alito cattivo: l’alitosi, soprattutto nelle fasi avanzate, è causata dalla fermentazione di cibi e prodotta da alcuni batteri presenti nella bocca. L’alito pesante può dipendere anche da altre affezioni gengivali, da carie non curate o da cause lontane dal cavo orale, come per esempio problemi di stomaco. Nel caso della piorrea l’alitosi si genera per i frammenti di cibo che finiscono nelle cosiddette tasche parodontali, nelle quali si degradano.
Man mano che la piorrea peggiora, i seguenti problemi possono insorgere:
- Allungamento dei denti: le gengive si ritraggono, facendo apparire i denti più lunghi.
- Instabilità dentale: i denti possono diventare instabili a causa della compromissione del tessuto di sostegno.
- Cambiamenti di posizione dei denti
Altre cause
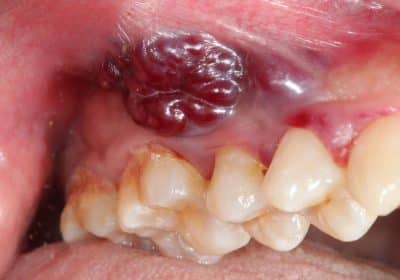
Altre cause della piorrea possono essere gli ascessi dentali, che rappresentano una delle infezioni acute nelle quale si raccoglie il pus all’interno dell’alveolo.
Gli ascessi contengono materiale batterico che si concentra nella zona radicolare e a volte fuoriesce dalla gengiva, quando è in eccesso.
Si tratta della cosiddetta essudazione purulenta, a causa della quale il liquido batterico invade altre zone del cavo orale.
Un altro sintomo della piorrea allo stadio avanzato è il ritrarsi delle gengive e dei colletti dentali che lentamente si scoprono, fino a rivelare parte del dente solitamente inserito nel parodonto.
Il ritrarsi delle gengive concorre all’instabilità dei denti e anche al loro progressivo scollamento dall’ancoraggio alle arcate.
Le infiammazioni che sono nel parodonto possono essere pericolose perché non si conosce con esattezza la loro profondità, ma in presenza di tasche parodontali e di spazi accentuati tra i denti, il deposito di cibi e la proliferazione dei batteri è certo.
È bene precisare che i denti non sono interessati in maniera omogenea dalla piorrea e un suo eventuale aggravamento può considerarsi estremamente soggettivo.
Le 3 forme di piorrea
Ci sono almeno 3 diverse forme di piorrea e per ogni soggetto la velocità di progressione è diversa anche in relazione all’intensità dell’infezione.
1) Piorrea cronica
Il primo tipo di piorrea è quella cronica con la quale la perdita dei denti è molto lenta.
Questo tipo di parodontite si caratterizza per il fatto che è causata da una massiccia diffusione di placca e di tartaro.
Tale forma si manifesta anche in giovane età, intorno all’adolescenza, sotto forma di gengivite e solitamente peggiora nei periodi in cui le difese del sistema immunitario calano.
Il suo aggravamento dipende dalla trascuratezza dell’igiene dentale e i sintomi si manifestano a distanza di molti anni dall’insorgenza, cioè quando compaiono i denti instabili e la ritrazione delle gengive.
E’ molto accentuata l’incidenza della parodontite cronica per quelli che hanno il vizio del fumo.
A questo si aggiunge una componente aggravante, in quanto il fumo nasconde alcuni sintomi che ritardano una diagnosi e quindi l’effettiva gravità dell’infiammazione.
2) Piorrea aggressiva
La parondontite aggressiva ha un sintomo ben preciso che è un veloce ritrarsi delle gengive.
I pazienti più colpiti sono quelli che hanno meno di 30 anni e può manifestarsi anche quando si è giovani, per regimi alimentari ipercalorici e ricchi di zuccheri. Si verifica solitamente in soggetti giovani e può essere caratterizzata da una forte risposta infiammatoria, una rapida perdita ossea e una maggiore suscettibilità genetica.
L’elemento aggravante anche in questo caso è il fumo di sigaretta e chi ne è interessato si accorge presto che colpisce in special modo incisivi e molari.
2) Piorrea Necrotizzante
Questa forma di parodontite è caratterizzata da un’infiammazione acuta delle gengive e dalla morte dei tessuti circostanti.
La parodontite ulcero-necrotica si manifesta appunto con tessuto necrotico e con ulcere ai margini delle gengive, queste ultime appaiono ricoperte da una patina giallognola.
È spesso associata a condizioni come il fumo, lo stress, un sistema immunitario compromesso e una scarsa igiene orale. La parodontite necrotizzante può causare dolore, sanguinamento gengivale, ulcere e la formazione di un tessuto necrotico. Richiede un trattamento immediato per prevenire danni maggiori ai tessuti e la perdita dei denti.
La diagnosi della parodontite
La diagnosi della piorrea viene eseguita in modo semplice e non invasivo, direttamente presso lo studio dentistico, utilizzando uno strumento chiamato sonda parodontale. Questa sonda millimetrata viene delicatamente fatta scorrere tra la superficie della radice del dente e la gengiva per valutare la presenza di tasche parodontali e misurare la gravità delle lesioni.
Per ottenere una valutazione più completa della salute parodontale e della morfologia della perdita ossea, può essere necessario integrare il sondaggio con radiografie endorali.
La diagnosi precoce della malattia parodontale è fondamentale per prevenire danni maggiori ai tessuti di sostegno dei denti. Pertanto, è consigliabile sottoporsi regolarmente a controlli odontoiatrici e segnalare tempestivamente eventuali sintomi o preoccupazioni riguardanti la salute delle gengive. Il dentista sarà in grado di effettuare una valutazione accurata utilizzando gli strumenti appropriati e di consigliare il trattamento più adatto per gestire la piorrea in modo efficace.
Come si cura la piorrea
Durante la prima fase del trattamento, vengono adottate diverse misure terapeutiche mirate a contrastare la malattia parodontale:
- Rimozione dei batteri: attraverso la pulizia accurata della placca batterica e la rimozione delle concrezioni minerali, come il tartaro, sia sopra che sotto la gengiva. Potrebbe rivelarsi necessario eseguire un curettage gengivale.
- Informazioni sull’igiene orale: vengono fornite al paziente indicazioni e consigli su come migliorare la qualità dell’igiene orale, in modo da prevenire la formazione di placca e il ritorno dell’infezione.
- Lotta al tabagismo: viene posta particolare enfasi sull’importanza di smettere di fumare, poiché il tabacco rappresenta un fattore di rischio significativo per la piorrea.
Durante le prime sedute terapeutiche, che includono istruzioni sull’igiene orale, rimozione del tartaro sopra e sotto la gengiva e, se necessario, l’asportazione di porzioni superficiali della radice infetta, il paziente viene rivalutato per individuare eventuali esigenze ulteriori.
Questa fase iniziale di trattamento può rappresentare l’insieme delle azioni necessarie per affrontare la malattia parodontale ed è solitamente svolta dal dentista o dall’igienista dentale.
Nei casi in cui la prima fase terapeutica non porti all’eliminazione delle tasche parodontali o alla completa risoluzione dei problemi tissutali, specialmente nei casi più gravi e avanzati, può essere necessario un ulteriore trattamento svolto principalmente da un odontoiatra specializzato in Parodontologia.
I risultati della chirurgia parodontale
Durante la terapia, l’obiettivo principale è ripristinare la salute parodontale, migliorare la funzionalità della masticazione e restituire un sorriso esteticamente gradevole al paziente mediante l’impiego di specifiche tecniche chirurgiche.
La chirurgia parodontale viene utilizzata per affrontare diverse problematiche:
- Eliminazione delle tasche (chirurgia resettiva): questa procedura chirurgica mira a rimuovere chirurgicamente o spostare la gengiva alla base delle tasche parodontali, eliminando gli spazi in cui i batteri si annidano. Talvolta, può essere necessario anche un rimodellamento dell’osso per ottenere risultati ottimali.
- Ricostruzione dell’osso alveolare (chirurgia rigenerativa guidata e indotta): attraverso l’utilizzo di diverse tecniche e biomateriali come osso sintetico, osso bovino, membrane e fattori di crescita, questa procedura mira a ricostruire porzioni di osso distrutte dalla malattia parodontale. Durante l’intervento, la gengiva viene sollevata per consentire l’inserimento dei materiali rigenerativi.
- Ricostruzione delle gengive (chirurgia mucogengivale): in questa procedura, vengono utilizzati tessuti prelevati da altre aree della bocca, tessuti sintetici o tessuti derivati da donatori esterni per innestarli nelle zone in cui le radici dei denti sono esposte. Grazie a queste tecniche chirurgiche, è possibile risolvere la maggior parte delle retrazioni gengivali e dei relativi inestetismi.
La scelta della tecnica chirurgica più adatta dipenderà dalla gravità del caso e dalle specifiche esigenze del paziente.
Prevenzione della Piorrea
Come già accennato la piorrea può portare alla perdita dei denti. Questo percorso inizia con l’infiammazione delle gengive, la progressiva mobilità dei denti, il loro spostamento e allungamento, fino alla loro caduta. Oltre a causare problemi di masticazione, la piorrea influisce anche sull’aspetto estetico del sorriso e può avere un impatto significativo sulla vita sociale del paziente, comportando problemi sociali e relazionali.
Molti studi hanno dimostrato che la piorrea limita la capacità di socializzare a causa di comportamenti come evitare di sorridere, avere difficoltà nella masticazione e soffrire spesso di alito cattivo.
Per prevenire la piorrea è fondamentale mantenere una corretta igiene orale ed effettuare dei controlli periodici dal proprio dentista di fiducia, almeno ogni 6 mesi.
Ricorda di lavare i denti dopo ogni singolo pasto, utilizzando lo spazzolino e il filo interdentale almeno 2-3 volte al giorno.
Faq: Domande Frequenti
Si, chi ha la piorrea può fare l’impianto dentale, ma è fondamentale valutare attentamente la situazione clinica del paziente prima di procedere con l’intervento.
In presenza di piorrea, è importante trattare e stabilizzare la malattia parodontale prima di considerare l’impianto. Il dentista valuterà lo stato delle gengive, del tessuto osseo circostante e la presenza di infezioni attive. Se la piorrea è controllata e l’osso circostante è sufficiente, l’impianto potrebbe essere una soluzione possibile per sostituire i denti mancanti.
Vuoi approdondire: Impianti dentali e parodontite
La piorrea viene curata da professionisti del settore odontoiatrico specializzati nella parodontologia.
Questi professionisti possono includere sia dentisti che igienisti dentali. La cura della piorrea richiede una combinazione di trattamenti non chirurgici e chirurgici, a seconda della gravità del caso.
I trattamenti non chirurgici possono includere sessioni di pulizia approfondita dei denti, rimozione della placca e del tartaro, insegnamento di corrette pratiche di igiene orale e suggerimenti per una corretta alimentazione e stile di vita. In casi più gravi, potrebbe essere necessaria la chirurgia parodontale per eliminare le tasche gengivali, ricostruire l’osso danneggiato o riparare le gengive ritirate.
Il miglior collutorio per agevolare la cura della piorrea è un colluttorio che contenga principi attivi antimicrobici come il clorexidina, che può aiutare a ridurre l’infiammazione e il numero di batteri presenti nella bocca. Inoltre, potrebbe essere utile optare per un colluttorio che promuova la salute delle gengive e la guarigione dei tessuti parodontali.
Alcuni prodotti specifici per la piorrea possono contenere ingredienti come l’acido ialuronico o l’estratto di camomilla, che possono contribuire alla rigenerazione dei tessuti gengivali.
Dott. Paolo Francesco Orlando
Chirurgo implantologo e odontoiatra che vanta una grande esperienza anche nell’innesto di impianti con poco osso. Iscritto all'ordine dei medici di Firenze con iscrizione albo di n. 967 si occupa di implantologia dentale e ortodonzia.